Près de huit malades du Covid sur dix ayant dû être hospitalisés en service de réanimation subissent un syndrome de stress post-traumatique. C'est le cas d'Eurielle Gaulier, une Haut-Viennoise de 40 ans, qui a été suivie par un psychiatre pour surmonter ces symptômes.
Eurielle Gaulier a contracté la Covid-19 en septembre dernier, alors qu'elle s'apprêtait à fêter ses 40 ans. Cette Haut-Viennoise, habitante de Villefavard, est restée confinée chez elle quelques jours avec son mari et son fils, fiévreuse et très fatiguée, avant que son état ne se dégrade et que les pompiers viennent la chercher pour l'emmener aux urgences du CHU de Limoges.
Sur place, on lui fait passer une IRM pour vérifier l'état de ses poumons et elle est immédiatement hospitalisée dans l'unité Covid du service de réanimation. "On m'a dit que j'étais très faible, et qu'il n'était pas sûr que je passe la nuit", se souvient-elle avec émotion.
Le lendemain matin, elle se réveille en entendant sa mère l'appeler : "Eurielle, il faut que tu te lèves !". Sa mère, décédée depuis plus de dix ans...
Le plus dur : voir ce qui se passe autour
Un passage en service de réanimation ne se fait pas sans laisser de traces. Il secoue, pendant et après.
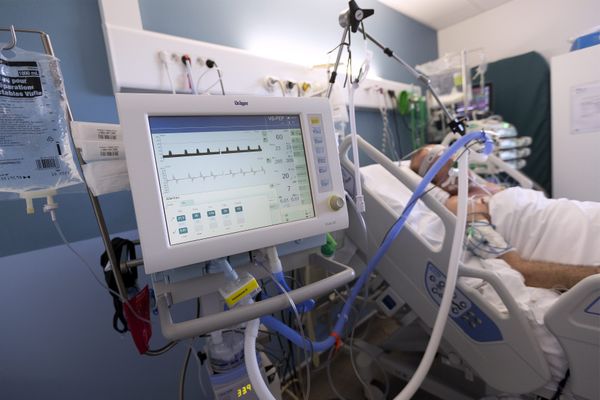
Eurielle Gaulier n'a pas été intubée pendant son hospitalisation. Une chance. Enfin, pas tout à fait... "Ce qui était très dur, c'est de voir tout ce qui se passait autour. En réanimation, les stores et les rideaux restent ouverts, pour pouvoir surveiller les patients. Et je voyais, à côté de moi, ces trois personnes intubées, deux papys et une femme de mon âge, avec tous ces branchements partout..."
Elle-même est reliée en permanence à un appareil d'oxygénothérapie, deux cathéters ont été posés au niveau du poignet et du cou pour faire passer les médicaments, elle porte des contentions au niveau des jambes et est allongée sur un matelas spécial, au confort très relatif, fait pour éviter l'apparition d'escarres chez les patients inconscients.
Dans cet état, la proximité de la mort fait peur : "Je réalise que ça fait 15 jours que je n'ai pas embrassé mon fils, que je n'ai dit au revoir à personne... Au bout de trois jours, les infirmières m'ont proposé une tablette pour voir mon mari et mon fils. J'étais tellement contente que je n'arrêtais pas de pleurer, ça m'a fait monter la tension. Elles m'ont dit qu'il fallait arrêter de pleurer sinon il faudrait éteindre la tablette..."
Les hallucinations qui persistent
De retour à son domicile, après un séjour en rééducation au centre de Sainte-Feyre, la réanimation ne l'a pas tout à fait quittée. Elle l'accompagne, comme un fantôme. "J'avais des hallucinations la nuit. J'entendais du bruit dans mon salon, les "bip bip" du scope en réanimation, et je revoyais les trois personnes qui étaient à côté de moi dans le service."
Eurielle Gaulier a alors accepté de se faire suivre par un psychiatre du CH Esquirol à Limoges : "Cela fait du bien d'avoir des mots sur ce que l'on vit, de parler à quelqu'un qui vous écoute et ne vous prend pas pour une folle. Quand j'ai entendu ma mère décédée m'appeler, ça semble irréel, et pourtant ça existe, le médecin appelle cela l'apothéose, ça s'explique dans ce genre de situation".
Traiter le stress post-traumatique
Le stress post-traumatique est un syndrôme très fréquent après une hospitalisation en réanimation. "Il intervient quand il y a eu un psycho-traumatisme, c'est-à-dire un événement traumatique, imprévu et d'une intensité sévère, qui entraîne le sentiment que sa vie est en danger", explique le Dr Eric Charles, psychiatre au CH Esquirol, spécialisé notamment dans ces questions, "Le stress post-traumatique peut survenir rapidement , mais aussi plusieurs semaines ou plusieurs mois après l'événement".
Se développe alors le syndome de répétition traumatique : l'impression de revivre le traumatisme, à travers des cauchemards notamment. "Il y a eu une confrontation avec le réel de la mort. La personne ne peut plus vivre sans y penser et sans avoir à l'esprit que la vie est fragile", développe le psychiatre.
Dans le cas de la Covid-19, on estime que près de huit patients sur dix passés en réanimation vont développer un stress-postraumatique. Un syndrome qu'il ne faut pas prendre à la légère car il s'accompagne souvent d'un épisode dépressif important.
Les symptômes peuvent être variables : une hypervigilance (être sur le qui-vive, se méfier de tout en permanence), une hyperactivité neurovégétative (au moindre bruit, se mettre à trembler, transpirer, avoir le coeur qui s'accélère et la tension qui monte...).
Il existe des traitements qui combinent généralement médicaments et travail de psychothérapie. La prise en charge est importante car, sinon, le stress post-traumatique risque de s'aggraver ou de devenir chronique.

/regions/2021/04/21/60802ae728d63_stress-5283132.jpg)


