Transformation des services, élan de solidarité du personnel... Dès la fin février, au vu de la crise à Mulhouse, l'hôpital de Haguenau s'est totalement réorganisé pour faire face à l'épidémie de coronavirus. 135 patients atteints du COVID y sont pris à charge, dont 33 en réanimation.
Ce lundi 30 mars, personne ou presque dans le hall d'accueil du centre hospitalier de Haguenau (Bas-Rhin). "D'ordinaire, ici ça grouille de monde" explique Mathieu Rocher le directeur de l'établissement. C'est le premier signe visible des mesures prises par l'hôpital pour faire face à la crise sanitaire du coronavirus. Toutes les visites sont désormais interdites.
Dans les couloirs du service de médecine, de même qu'en réanimation, pas de patients qui attendent sur des brancards ou des fauteuils roulants comme on a pu le voir ces derniers jours dans les reportages sur les hôpitaux d'Ile-de-France. Les infirmières s'affairent, souriantes, mais l'ambiance n'est ni à l'urgence, ni au stress. Car l'hôpital de Haguenau a anticipé la crise sanitaire. "On a vu arriver la bombe atomique [de Mulhouse], on s'est tout de suite organisés pour parer les coups" explique Michel Hanssen, le président de la commission médicale du centre hospitalier de Haguenau.
A Haguenau, une semaine d'avance
Dès la fin février, les responsables de l'établissement ont été les observateurs attentifs de la crise à Mulhouse. "Depuis le départ, on a une semaine d'avance" raconte Mathieu Rocher. "Dès le 28 février, on a mis en place une cellule COVID pour faire l'état des lieux de nos forces et de nos faiblesses. Les visites ont été restreintes puis complètement interdites, sauf exception. Et puis on a complètement réorienté notre hôpital qui est un établissement généraliste".Un hôpital transfiguré
Début mars, les opérations non urgentes ont été déprogrammées. Du personnel a été recruté. Des anciens ont été rappelés. Des tests de dépistage du personnel ont été mis en place. Une première unité de 27 lits a été ouverte en médecine générale pour les patients COVID, avec une surveillance renforcée. Surtout, les flux ont été séparés : d'un côté les malades atteints par le virus, de l'autre, ceux qui sont pris en charge pour une autre pathologie.COVID d'un côté, non-COVID de l'autre
Cette "séparation des flux" a commencé par les urgences. Dès l'accueil, l'infirmier pose les premières questions pour identifier si les personnes présentent des symptômes du coronavirus. Ensuite, le service est divisé en deux pour éviter que l'hôpital devienne un lieu d'infection suraggravée. Cette démarche a ensuite été étendue aux autres services. Même la maternité est à présent organisée en COVID/non COVID, car des futures mamans ont aussi contracté le virus.Transformation des services
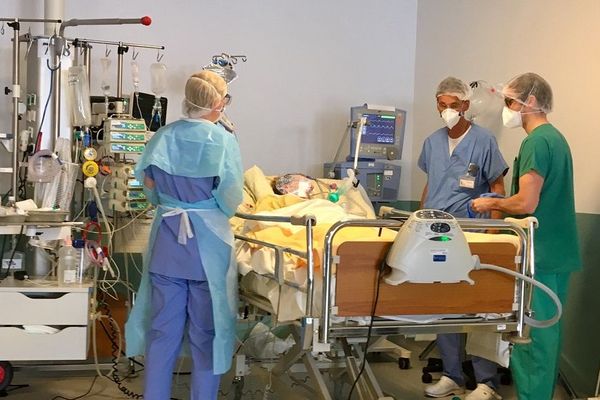
Pour ce faire, des services entiers ont changé de destination. Une salle de réveil post-opératoire a par exemple été transformée pour la réanimation. On y accueille les cas les plus graves, les patients COVID qui présentent une détresse respiratoire. "Ça signifie que l'organisme n'arrive pas à avoir suffisamment d'oxygène pour perfuser les organes de manière satisfaisante" explique le docteur Carlos Garijo, médecin réanimateur.Ils sont placés sous sédatifs pour être intubés. Le ventilateur (ou respirateur) prend ensuite le relais. "Nous surveillons tous les paramètres vitaux, nous leur administrons si nécessaire des antibiotiques, nous procédons à des soins quotidiens et nous faisons face à toutes les complications que peuvent rencontrer ces malades".
Le plus dur, c'est l'âge des patients
-Céline Kauthen, infirmière en renfort
Pour prendre en charge tous ces patients supplémentaires, des soignants des autres services sont venus prêter main forte. "On a fait un jeu de chaises musicales, et les professionnels ont été remarquables", se félicite le directeur Mathieu Rocher. Des manipulateurs en imagerie ont proposé leur aide, des infirmiers en pédiatrie. Mais aussi des soignants des établissements extérieurs. Ainsi plusieurs infirmières des cliniques privées Saint-François et Sainte-Odile toute proches sont venues aider. Il a fallu les former en un temps express car ce n'est pas leur travail habituel. "Moi, je travaille en salle de réveil à la clinique Saint-François, témoigne Céline Kauthen. Ça veut dire que j'extube les gens, je ne les intube pas comme on fait ici quand ils arrivent. Le plus dur, c'est leur âge. Certains sont assez jeunes."
Ce jour-là, dans le service de réanimation, l'âge moyen est compris entre 50 et 60 ans. "Le plus jeune a 45 ans, le plus âgé 76 ans. Il n'y a pas que des personnes âgées" confirme Corinne Oudet, la responsable paramédicale du service. Mais ce qui impressionne aussi cette cadre de santé, c'est la solidarité des soignants : "Tout le monde est venu aider. Les gens des autres services, des autres cliniques. Les habituels ont dû intégrer les nouveaux, en quelques jours, on leur a appris à s'occuper d'un patient sédaté. C'est quand même un service très particulier, on utilise des médicaments que les autres infirmiers ne connaissent pas forcément. Tout le monde fait preuve d'une extraordinaire disponibilité et volonté, c'est fantastique. Maintenant on a 33 lits de réa au lieu de 12, c'est exceptionnel !"
CARTE. Coronavirus : quels sont les départements les mieux dotés en lits en réanimation ?
Réunion de crise quotidienne
Pour continuer à anticiper, les chefs de service et les responsables se réunissent chaque jour à 13h30. Ensemble, ils décident des derniers ajustements, des derniers besoins. "On va essayer de conserver cette avance d'une semaine" expère Mathieu Rocher. "Mais on sait qu'on n'a pas atteint le pic de l'épidémie".Depuis le 3 mars, date à laquelle le premier malade atteint du COVID a été accueilli, 51 patients sont sortis de l'hôpital de Haguenau. "On ne fait pas ça pour rien", sourit Corinne Oudet, du service réanimation. Certains rentrent à la maison. D'autres sont pris en charge dans un établissement "partenaire". Ainsi, le centre hospitalier de Bischwiller a ouvert 14 lits pour les personnes âgées qui ont été prises en charge à Haguenau. Même chose à Morsbronn (UGECAM) où 12 lits et bientôt 24 pourront accueillir des patients stabilisés. Cette organisation permet à l'hôpital de Haguenau "d'aplanir la courbe", à son niveau, pour continuer à gérer l'afflux de malades.

/regions/2020/06/09/5edfa590dd977_haguenau2-4731566.jpg)
/regions/2020/06/09/5edfa59862b79_haguenau3-4731640.jpg)
/regions/2020/06/09/5edfa59d5f250_haguenau4-4731722.jpg)
/regions/2020/06/09/5edfa59fd5913_haguenau5-4731756.jpg)
/regions/2020/06/09/5edfa5a4c8f41_haguenau6-4731812.jpg)
