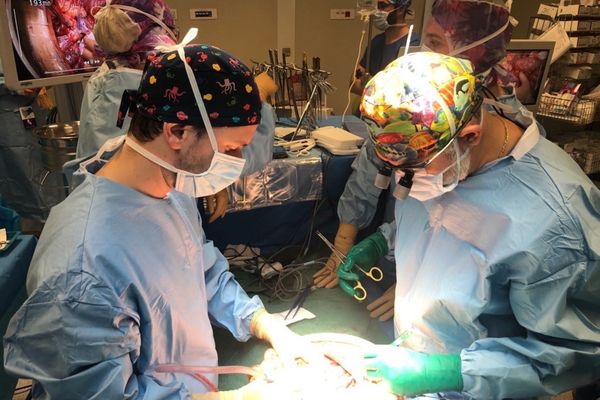
Il aura fallu deux opérations pour réaliser une opération rare : une autogreffe du pancréas, pour éviter qu'une pancréatite chronique héréditaire ne se transforme en cancer. Le fruit d'une collaboration entre les CHU de Lille et de Rennes, porteuse d'espoir pour les patients.
L’opération s’est déroulée sur deux journées les 16 et 18 novembre. Le service de chirurgie hépatobiliaire et digestive du CHU de Rennes a d’abord retiré le pancréas d’une jeune femme de 30 ans atteinte de pancréatite chronique.
Deux jours plus tard, les chirurgiens lui ont greffé des cellules issues de son pancréas. Une première en France qui devrait permettre à la patiente de moins souffrir des douleurs causées par sa maladie et d’éviter que cette pathologie ne se transforme en cancer.
La jeune patiente souffrait de pancréatite chronique génétique. Une maladie douloureuse qui, si on la laisse évoluer, aboutit à la destruction progressive du pancréas et peut se transformer en cancer.
Mais, jusqu’ici, explique le professeur Laurent Sulpice, du CHU de Rennes, "les ablations de pancréas soulevaient un problème majeur. Le pancréas sert en effet à sécréter des sucs permettant la digestion. A l’intérieur de l’organe, les ilots de Langerhans fabriquent deux hormones, l’insuline et le glucagon, qui régulent le taux de sucre dans le sang."
Si des médicaments peuvent remplacer les sucs de digestion, rien ne se substitue au glucagon. Les ablations de pancréas risquent donc de provoquer des diabètes impossibles à contrôler et bien plus graves que les diabètes habituels.
"Privé de pancréas , un diabète est par conséquent induit" explique Laurent Sulpice, "mais un diabète bien plus dangereux que diabète gras répandu dans la population. Il peut entraîner à court terme des comas par hyper ou hypo glycémie et à long terme des maladie cardiovasculaire graves comme l’infarctus."
Une coopération inter hôpitaux
Depuis 1998, la plateforme de biothérapie du CHU de Lille sait isoler ces ilots de Langerhans et a réussi plusieurs greffes. Les deux hôpitaux ont donc décidé d’associer leurs techniques.
Forts de ces 130 à 140 greffes hépatiques par an, le service de chirurgie hépatobiliaire et digestive du CHU de Rennes a procédé à l’ablation du pancréas. Une opération délicate, de cinq heures, menée par le professeur Laurent Sulpice.
A ses côtés, dans le bloc, Mikael Chetboun, du CHU de Lille se tenait prêt à récupérer l’organe dès sa sortie du corps de la patiente pour l’emmener dans le Nord.
Des ilots précieux
Les ilots de Langerhans ne représentent qu'une toute petite partie du pancréas. Moins de 5% de l'organe.
A Lille, le laboratoire a mis le pancréas en culture. "Cette procédure consiste en une digestion enzymatique de la glande pancréatique, qu’il s’agit ensuite de purifier afin d’en récupérer les seules cellules endocrines, réduisant ainsi le pancréas à une forme liquide prête à être réinjectée chez le patient."
Deux jours plus tard, le jeudi 18 novembre, Mikael Chetboun, de retour à Rennes réinjectait à la patiente ces propres ilots de Langerhans.
Puisque les cellules sont les siennes, la jeune femme ne risque pas de rejet et n’aura pas de traitement immunosuppresseur à prendre. "La greffe d’îlots de Langerhans offre des résultats durables, se réjouit le CHU de Rennes. Avec des greffons fonctionnels, jusqu’à dix ans après l’intervention".
Désormais prise en charge par l’Assurance maladie, cette procédure pourrait conduire le CHU de Rennes à réaliser de cinq à dix interventions par an à moyen terme.